lunes, 31 de octubre de 2016
Autocuidado. SEMFYC.
Semana del autocuidado. Os dejamos con el vídeo del decálogo del autocuidado para vivir más, mejor y más feliz.
domingo, 30 de octubre de 2016
viernes, 28 de octubre de 2016
jueves, 27 de octubre de 2016
Inhaladores para niños: cómo usarlos. guiainfantil.com.
Se estima que hasta el 20% de los niños han tenido alguna vez en su vida los bronquios inflamados. A esta enfermedad los médicos la llamamos de muy diversas formas: bronquitis, infección respiratoria con broncoespasmo, hiperreactividad bronquial, episodio agudo de sibilancias, crisis asmática, etc.
De forma común, muchas mamás refieren estos episodios como “pitos”, porque cuando estos niños espiran el aire emiten un silbido característico. Desde el punto de vista terapéutico, la estrategia más eficaz para abordar este problema es recurrir a unos inhaladores, que técnicamente se llaman inhaladores tipo “presurizado”. Éstos tienen forma de L invertida, un botón pulsador y un orificio por donde sale el medicamento.
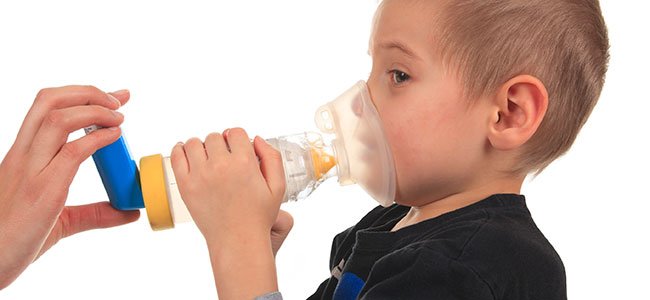
Si tu hijo presenta bronquitis de repetición o asma, no es necesario que vayas al médico para que te indique su uso. No hace falta que esperes; es más, si esperar a dárselo, es contraproducente. Si el niño tiene una tos incesante, ruidos de pecho (de tipo “pitido”) y/o hace esfuerzo para respirar (esto es, si hunde la parte de debajo de las costillas, o la parte inferior del cuello), se lo puedes aplicar sin ningún miedo. Los médicos decimos que los inhaladores se han de aplicar “a demanda”; esto es, cuando sean necesarios.
Técnica de inhalación:
1- Agite el inhalador.
2- Engarce el inhalador en el orificio de la cámara que corresponda.
3- Pulse el botón del inhalador.
4- Acerque la mascarilla o la boquilla de la cámara a la cara del niño.
5- Cuenta despacio hasta 10 (utilice el truco de contar así: 1001, 1002, 1003, 1004, 1005, etc.).
6- Separe la cámara de la cara del niño, y déjele descansar unos segundos.
7- Repita la operación de nuevo desde el paso 1, tantas veces como sea preciso, o como le haya recomendado el pediatra.
8- Cuando haya finalizado, tape la boquilla con el tapón correspondiente, y guarde la cámara en un espacio que recuerde con facilidad.
Mantenimiento de la cámara:
- Introduce la cámara en un recipiente con agua y jabón una vez al día. Si la cámara es de plástico, no es preciso que la aclare después.
- Lleva la cámara y el inhalador a todo aquel lugar al que te desplaces.
De forma común, muchas mamás refieren estos episodios como “pitos”, porque cuando estos niños espiran el aire emiten un silbido característico. Desde el punto de vista terapéutico, la estrategia más eficaz para abordar este problema es recurrir a unos inhaladores, que técnicamente se llaman inhaladores tipo “presurizado”. Éstos tienen forma de L invertida, un botón pulsador y un orificio por donde sale el medicamento.
¿Cuándo deben usar los niños los inhaladores?

Si tu hijo presenta bronquitis de repetición o asma, no es necesario que vayas al médico para que te indique su uso. No hace falta que esperes; es más, si esperar a dárselo, es contraproducente. Si el niño tiene una tos incesante, ruidos de pecho (de tipo “pitido”) y/o hace esfuerzo para respirar (esto es, si hunde la parte de debajo de las costillas, o la parte inferior del cuello), se lo puedes aplicar sin ningún miedo. Los médicos decimos que los inhaladores se han de aplicar “a demanda”; esto es, cuando sean necesarios.
¿En qué casos necesita tu hijo atención urgente?
Un planteamiento razonable es marcarse un límite y tirar de sentido común. Si el niño manifiesta mal estado general, tiene una gran dificultad respiratoria o si precisa más de cuatro aplicaciones cada 4 horas, parece más que sensato que reciba atención urgente, en el centro de salud o en el hospital. Si tu hijo, además, tiene alguna enfermedad de base (del corazón, de los pulmones, o del sistema inmunitario), es probable que necesite atención urgente al inicio del proceso.¿Cómo se ha de aplicar un inhalador con cartucho presurizado?
En la edad pediátrica, siempre que se use un inhalador con cartucho presurizado, se ha de aplicar a través de una cámara espaciadora, con mascarilla (por debajo de los 3-4 años) o sin ella (por encima de esa edad).Técnica de inhalación:
1- Agite el inhalador.
2- Engarce el inhalador en el orificio de la cámara que corresponda.
3- Pulse el botón del inhalador.
4- Acerque la mascarilla o la boquilla de la cámara a la cara del niño.
5- Cuenta despacio hasta 10 (utilice el truco de contar así: 1001, 1002, 1003, 1004, 1005, etc.).
6- Separe la cámara de la cara del niño, y déjele descansar unos segundos.
7- Repita la operación de nuevo desde el paso 1, tantas veces como sea preciso, o como le haya recomendado el pediatra.
8- Cuando haya finalizado, tape la boquilla con el tapón correspondiente, y guarde la cámara en un espacio que recuerde con facilidad.
Mantenimiento de la cámara:
- Introduce la cámara en un recipiente con agua y jabón una vez al día. Si la cámara es de plástico, no es preciso que la aclare después.
- Lleva la cámara y el inhalador a todo aquel lugar al que te desplaces.
miércoles, 26 de octubre de 2016
¿Qué es un médico de familia?.
Los Médicos de Familia son médicos
especialistas que reciben formación en competencias propias y de las
otras especialidades médicas, alcanzado un alto nivel de capacitación
para atender y resolver la mayoría de los problemas de salud de las
personas. Es propio y específico de los médicos de familia
acompañar a las personas a lo largo de toda su vida, teniendo en cuenta
sus características personales, familiares y sociales. El médico de
familia es el que mejor les puede ayudar en la enfermedad, la vejez y la
muerte, y realizan su trabajo con un alto grado de satisfacción de la
población.
La mayoría de Médicos de Familia realizan su actividad en Centros de salud y consultorios rurales. También trabajan en Urgencias Hospitalarias y 061, Cuidados paliativos, Hospitalización a domicilio, Salud Pública, Mutuas, Residencias de ancianos, en Gestión sanitaria…. y en consultas de Pediatría, al igual que en un gran número de países europeos (Dinamarca, Reino Unido, Alemania, Irlanda, Finlandia, Holanda, Islandia, Noruega, Suecia, etc) en los que la atención de los niños recae principalmente sobre los Médicos de Familia; y muchos de estos países demandan Médicos de Familia españoles por su alto nivel de competencia.
El
Médico de familia es un especialista formado y capacitado para atender a
la población infantil en el ámbito de la Atención Primaria. Cuando se
ha comparado la asistencia por parte de pediatras con médicos de
Familia, no se han encontrado diferencias respecto a resultados en
salud. La atención a los niños por parte de los Médicos de Familia es
tan satisfactoria como la que recibirían de un Pediatra, y los padres
pueden confiar tranquilos la salud de sus hijos a estos profesionales. Más información.

Miguel Ángel Gallardo Doménech Presidente de la Sociedad Riojana de medicina de familia y comunitaria
martes, 25 de octubre de 2016
Medicadoo. ¿Cómo llevo la vacuna desde casa al ambulatorio? ¿Necesito una nevera portátil?.
Es muy común en estos días ver a las mamas o a los papas acudir a la farmacia con las neveras de la playa… y no precisamente para guardar las cervecitas…
¿Para qué es la nevera? Os preguntaréis… Pues muy sencillo, para guardar las vacunas… Entonces… ¿Hacen bien, mal, regular? ¿Son muy exagerados? o Papi precavido vale por dos… Os lo contamos…
Lo primero que tienes que tener en cuenta es que las vacunas son unos medicamentos especiales en cuanto a conservación, ya que se trata de productos termolábiles que para garantizar su efecto y su capacidad protectora es fundamental seguir y conservar la cadena de frío…
¿Cuánto frío? ¿Aliento de pingüino? Bueno… la temperatura óptima de conservación se sitúa entre +2 y +8ºC.
Este es el motivo por el que las farmacias y los distribuidores de medicamentos ponen mucho empeño en mantener y nunca romper esta cadena de frío durante el transporte y la conservación de estas vacunas… Ya que de no seguir la cadena de frío, la vacuna puede llegar a perder parte de la actividad o incluso inactivarse totalmente.
Comprar una #vacuna fuera de la farmacia es peligroso...NO se asegura el mantenimiento de la cadena…CLICK PARA TWITTEAR
Y además este es otro de los motivos por lo que NO debes comprar estos productos fuera del canal farmacia, ya que no pueden asegurar que mantengan la cadena de frío.
Pero… ¿Qué pasa cuando compramos la vacuna y tenemos que transportarla desde la farmacia o desde casa al centro de salud? ¿Cómo tenemos que proceder?
Si bien el mantenimiento de la cadena de frío es fundamental durante el transporte, distribución y almacenamiento de la vacuna, estas vacunas permanecen estables durante un tiempo determinado y a temperaturas no extremas…Pero para verlo más claro, os vamos a hablar de las vacunas que son las que los papas compran en las farmacias:
•BEXSERO•
La más buscada… la vacuna frente a la meningitis B, y una de las responsables de esta ola de neveras portátiles en las farmacias…
Bexsero es una vacuna que protege frente al tipo B de esta Neisseria meningitidis y esta indicada para individuos a partir de los 2 meses de edad… La meningitis bacteriana causada por N. meningitidis es una una infección grave de las membranas que rodean al cerebro y a la médula espinal.
¿Cuánto tiempo permanece estable Bexsero fuera de la nevera? A una temperatura de entre 20-25 ºC la vacuna permanece estable hasta 48 horas.
¿Quieres saber más sobre la vacuna Bexsero?… Pincha aquí
•PREVENAR 13•
La vacuna que protege frente a distintos tipos de la bacteria Streptococcus pneumoniae,causantes de la enfermedad neumocócica. Esta enfermedad en su vertiente invasiva y más grave, es responsable de causar neumonía, meningitis o septicemias.
¿Cuánto tiempo permanece estable Prevenar 13 fuera de la nevera?La Prevenar 13 es estable a temperaturas de hasta 25ºC durante cuatro días.
¿Quieres saber más sobre la vacuna Prevenar 13?… Pincha aquí
•ROTARIX•
Se trata de una de las vacunas indicada para la inmunización activa de niños entre las 6 y las 24 semanas de edad para la prevención de la gastroenteritis debida a una infección porrotavirus.
Se trata de una vacuna de administración por vía oral y que también requiere cadena de frío para su distribución y almacenamiento. La pauta de vacunación es de 2 dosis de Rotarix.
¿Cuánto tiempo permanece estable Rotarix fuera de la nevera? Rotarix permanece estable hasta 3 días y sometida a temperaturas de hasta 25ºC.
•ROTATEQ•
RotaTeq está indicado para la inmunización activa de niños a partir de las 6 semanas a 32 semanas de edad para la prevención de la gastroenteritis debida a infección por rotavirus.
Se trata de una vacuna de administración por vía oral y que también requiere cadena de frío para su distribución y almacenamiento. A diferencia de Rotarix tiene una pauta de vacunación de 3 dosis.
¿Cuánto tiempo permanece estable Rotateq fuera de la nevera? A temperaturas que oscilen entre los 9 y 25 ºC la vacuna permanece estable 48 horas, a temperaturas superiores, entre 26 a 30 ºC la vacuna permanece estable 12 horas *
¿Quieres saber más sobre la vacuna Rotateq?… Pincha aquí
•VARIVAX•
Varivax está indicado para la vacunación frente a varicela en individuos a partir de 12 meses de edad.
¿Cuánto tiempo permanece estable Varivax fuera de la nevera? Varivax permanece estable a 15 ºC aproximadamente durante 4 meses, a temperaturas superiores, de hasta 27 ºC permanece estable durante 6·horas *
•VARILRIX•
Varilrix está indicada para la inmunización activa frente a la varicela en personas a partir de los 12 meses de edad.
¿Cuánto tiempo permanece estable Varilrix fuera de la nevera? Se trata del preparado menos estable del que disponemos datos, ya que permanece estable 24 horas en un rango de temperatura de hasta 25ºC
Como puedes comprobar, en circunstancias normales no es necesario acarrear con la nevera portátil…
La mejor opción... compra tu vacuna en la farmacia justo antes de acudir a tu centro de saludCLICK PARA TWITTEAR
De todas maneras os dejamos algunos CONSEJOS:
- Lo mejor… retira la vacuna de la farmacia justo de camino al centro de salud donde le vayan a administrar la vacuna. Es la mejor opción ya que en las farmacias cuentan con los medios para una conservación adecuada.
- Si te la llevas a casa… solo tienes que guardarla en la nevera.
- Si la vacunación tienes que realizarla en pleno verano y a temperaturas extremas… no es mala idea que tengas tu bolsa isotérmica con un acumulador de frío… ahora bien , ten la precaución de no llegar a congelar la vacuna por el acumulador de frío.
- No saques la vacuna de la caja… las vacunas ademas de termolábiles… suelen ser fotosensibles, de tal manera que la luz pueden hacer que pierdan efectividad.
- Si es verano… y has dejado la vacuna expuesta a temperaturas altas o muy altas… probablemente deberás desechar la vacuna, no obstante ponte en contacto con tu farmacéutico y que él pida información al fabricante.
La información sobre la estabilidad de las vacunas procede de las fichas técnicas, de los laboratorios fabricantes y del Comité Asesor de Vacunas de la AEPED.
* Nos hemos puesto en contacto con el laboratorio fabricante, Sanofi Pasteur MSD , para confirmar los datos y desde el Sanofi Pasteur MSD nos informan que no pueden facilitar datos sobre estabilidad del preparado y que la información que manejamos, que proviene del Comité Asesor de Vacunas de la AEPED, puede no ser correcta.
lunes, 24 de octubre de 2016
jueves, 20 de octubre de 2016
Que la Gripe no te acompañe.
El 25 de Octubre comienza la campaña de Vacunación contra la Gripe y durará 2 meses.
Si tienes más de 65 años, padeces alguna enfermedad crónica o estás embarazada ya sabés lo que debes hacer
Vacúnate
martes, 18 de octubre de 2016
lunes, 17 de octubre de 2016
Guía posverano para la piel.
Tras meses de excesos de sol, es el momento de revisar manchas y lunares
por si aparece alguna lesión sospechosa o que precise vigilancia.
Según la dermatóloga Constanza Bahillo miembro de la Academia Española de Dermatología y Venereología (AEDV), “en torno al 15% de la población se quema cada verano”. Por eso, según la experta es un buen momento para hacer una visita al dermatólogo. “Si no se ha realizado antes de verano, es el momento de revisar manchas y lunares por si aparece alguna lesión sospechosa o que precise vigilancia”, asegura la especialista de la AEDV y nos da esta serie de recomendaciones para 'resetear' la piel:
1. Seguir utilizando protección solar, no solo en verano, ya que el sol incide sobre nuestra piel todo el año.
2. Utilizar un exfoliante que elimine las células muertas de la piel, la renueve y le devuelva su luminosidad. Esta exfoliación puede ser mecánica, con geles tipo scrub o química con productos como los alfahidroxiácidos.
3. Hidratación. La piel ha estado expuesta al sol, a la sal y al cloro, por lo que puede presentar un aspecto deshidratado. La hidratación, de acuerdo a nuestro tipo de piel, hará que luzca más renovada. “Es el momento de comenzar una rutina de hidratación y cuidados siempre acorde a nuestro tipo de piel”, asegura la Dra. Bahillo.
4. Utilizar cremas con alto porcentaje de principios activos renovadores para frenar el fotoenvejecimiento, como el retinol y los antioxidantes como la vitamina C.
5. También es el momento de recurrir a los tratamientos médicos, como el láser y los peelings, para eliminar las manchas o frenar el envejecimiento. Cuando desaparece el bronceado y con todo el invierno por delante es la época recomendada para comenzar estos tratamientos, asegura la especialista.
6. Revisar los lunares. Es el momento de acudir al dermatólogo para explorar manchas y lunares por si aparece alguna lesión sospechosa o que precise vigilancia.
jueves, 13 de octubre de 2016
Nueva edición en el Centro de Salud de Ofra del Curso Básico de Educación en Diabetes.
del 15 al 28 de Octubre se celebrará en el C. S. de Ofra una nueva edición del Curso Básico de Educación en Diabetes, de 17 a 19 horas

martes, 11 de octubre de 2016
Ministerio Sanidad. Estilos de vida saludables. Consumo de riesgo y nocivo de alcohol.
El consumo de bebidad alcohólicas está muy arraigado en nuestra
sociedad y cultura. La mayoría de las personas las han probado alguna
vez en su vida. Se bebe para celebrar, para socializar, por placer,
relajación, en fiestas con amigos y familiares, para cambiar el ánimo y
por otros muchos motivos.
La mayor parte de los que consumen alcohol, lo hacen a unos niveles que probablemente no tendrán consecuencias adversas para su salud; pero beber mucho, asiduamente o en una sola ocasión, incremente al riesgo de estas consecuencias, tanto a corto plazo como a largo plazo.
Es importante resaltar también que el alcohol es una sustancia psicoactiva con efectos inmediatos placenteros, pero que a medida que aumenta la frecuencia y la cantidad ingerida puede producir efectos adversos. Hay efectos, como las lesiones por accidentes de tráfico por violenica, que se pueden producir de forma inmediata. Otros, como la afectación de algunos órganos como el hígado, la disminución de nuestras defensas o la aparición de enfermedades crónicas como el cáncer, se podrán producir a más largo plazo.
Otro factor a tener en cuenta es que el alcohol no afecta de la misma manera a todas las personas ya que el peso, la talla corporal, la edad, el sexo, la experiencia en el consumo, la genética, el metabolismo individual, la nutrición y otros factores sociales relacionados con la persona que consume, las pueden hacer más o menos vulnerables a desarrollar enfermedades relacionadas con el alcohol.
Por todas estas razones, para mantener la salud, independientemente del motivo por el cuál bebemos, es importante decidir qué papel va a jugar el alcohol en nuestras vidas.
http://www.estilosdevidasaludable.msssi.gob.es/consumo/home.htm
La mayor parte de los que consumen alcohol, lo hacen a unos niveles que probablemente no tendrán consecuencias adversas para su salud; pero beber mucho, asiduamente o en una sola ocasión, incremente al riesgo de estas consecuencias, tanto a corto plazo como a largo plazo.
Es importante resaltar también que el alcohol es una sustancia psicoactiva con efectos inmediatos placenteros, pero que a medida que aumenta la frecuencia y la cantidad ingerida puede producir efectos adversos. Hay efectos, como las lesiones por accidentes de tráfico por violenica, que se pueden producir de forma inmediata. Otros, como la afectación de algunos órganos como el hígado, la disminución de nuestras defensas o la aparición de enfermedades crónicas como el cáncer, se podrán producir a más largo plazo.
Otro factor a tener en cuenta es que el alcohol no afecta de la misma manera a todas las personas ya que el peso, la talla corporal, la edad, el sexo, la experiencia en el consumo, la genética, el metabolismo individual, la nutrición y otros factores sociales relacionados con la persona que consume, las pueden hacer más o menos vulnerables a desarrollar enfermedades relacionadas con el alcohol.
Por todas estas razones, para mantener la salud, independientemente del motivo por el cuál bebemos, es importante decidir qué papel va a jugar el alcohol en nuestras vidas.
http://www.estilosdevidasaludable.msssi.gob.es/consumo/home.htm
lunes, 10 de octubre de 2016
El acoso escolar y la salud mental. Neuropediatra.org.
http://linkis.com/neuropediatra.org/20/8x3s2
Una situación que merma la salud mental de los niños y sobre la que podemos actuar con celeridad y evitando males mayores.
Es altamente frecuente que los niños que se atienden en consulta de neuropediatría sufran acoso escolar. Si lo pensamos son el blanco perfecto de los acosadores. Cuando no es por su físico, lo será por su conducta o por la dificultad que tienen para defenderse de estos ataques.
La depresión y la ansiedad están muy presentes en las consultas de neuropediatría, las vemos asociadas a trastornos del aprendizaje –como el TDA-H–, de la conducta o del neurodesarrollo – como la discapacidad intelectual o el autismo–. Los problemas mentales también pueden causar síntomas físicos – cefalea o molestias abdominales– o confundirse con otros problemas dificultando su diagnóstico.
Si a todo esto añadimos el acoso escolar, en los niños con problemas neurológicos sufrir ansiedad y depresión está casi asegurado. Si no hacemos nada el problema se hará crónico y en los casos más graves llevará incluso al suicidio, ¡no exagero!

Y es muy importante detectar enseguida el abuso escolar para frenarlo cuanto antes. Reconocer conductas que, repetidas, pueden indicar acoso:
Pero si importante es detectar a la víctima, aún lo es más detectar al acosador. ¿Y si fuera nuestro propio hijo el que está acosando? Los niños que acosan también necesitan ayuda, de otro tipo, pero la necesitan o el problema se perpetuará. Hay que estar atento cuando un niño presenta estas conductas:
Si no hacemos nada el acosador se acostumbrará a tratar así a las personas y el acosado sentirá que es normal que se le menosprecie. La salud mental de ambos y de los que les rodean se verá resentida.
Creo sinceramente que la única salida para esta lacra es mejorar la educación, no solo de nuestros niños y jóvenes sino también de toda la sociedad, especialmente educar en la inclusión.
Los niños con problemas del neurodesarrollo son especialmente vulnerables al acoso escolar y deberíamos estar aún más atentos y actuar ante cualquier signo de alarma.
Una situación que merma la salud mental de los niños y sobre la que podemos actuar con celeridad y evitando males mayores.
Es altamente frecuente que los niños que se atienden en consulta de neuropediatría sufran acoso escolar. Si lo pensamos son el blanco perfecto de los acosadores. Cuando no es por su físico, lo será por su conducta o por la dificultad que tienen para defenderse de estos ataques.
La depresión y la ansiedad están muy presentes en las consultas de neuropediatría, las vemos asociadas a trastornos del aprendizaje –como el TDA-H–, de la conducta o del neurodesarrollo – como la discapacidad intelectual o el autismo–. Los problemas mentales también pueden causar síntomas físicos – cefalea o molestias abdominales– o confundirse con otros problemas dificultando su diagnóstico.
Si a todo esto añadimos el acoso escolar, en los niños con problemas neurológicos sufrir ansiedad y depresión está casi asegurado. Si no hacemos nada el problema se hará crónico y en los casos más graves llevará incluso al suicidio, ¡no exagero!
Sufrir acoso escolar merma la dignidad y la autoestima, los bienes más preciados de la persona.
A pesar de noticias tan terribles como las que he leído en la última semana, seguimos sin tomarnos en serio el acoso escolar.
No es gracioso ni son cosas de niños, es acoso escolar.

Y es muy importante detectar enseguida el abuso escolar para frenarlo cuanto antes. Reconocer conductas que, repetidas, pueden indicar acoso:
- niños que provocan, molestan, empujan o golpean repetidamente a otros
- usan motes despectivos o insultos para referirse a sus compañeros
- mienten o difunden falsos rumores
- aíslan sistemáticamente a otros niños impidiendo que los demás se relacionen con ellos
- quejas físicas: dolor de cabeza, de tripa, náuseas, mareos…
- cambio en los hábitos de alimentación o sueño: perder el apetito o comer más de la cuenta, insomnio, pesadillas…
- empeoran las notas
- cambios en su actividad social: no quiere salir con sus amigos, no le interesan cosas que antes le encantaban, no quiere ir al colegio…
- cambios emocionales: nervioso, rabioso e incluso violento en casa, sentimientos de culpa, llanto incontrolable…
Pero si importante es detectar a la víctima, aún lo es más detectar al acosador. ¿Y si fuera nuestro propio hijo el que está acosando? Los niños que acosan también necesitan ayuda, de otro tipo, pero la necesitan o el problema se perpetuará. Hay que estar atento cuando un niño presenta estas conductas:
- solo acepta que se haga siempre su voluntad
- no se siente bien ni disfruta del juego compartido, tiende a establecer relaciones de poder
- es distante y frío, no sabe ponerse en el lugar del otro
- ante un conflicto utiliza la agresividad para resolverlo
Si no hacemos nada el acosador se acostumbrará a tratar así a las personas y el acosado sentirá que es normal que se le menosprecie. La salud mental de ambos y de los que les rodean se verá resentida.
Creo sinceramente que la única salida para esta lacra es mejorar la educación, no solo de nuestros niños y jóvenes sino también de toda la sociedad, especialmente educar en la inclusión.
Los niños con problemas del neurodesarrollo son especialmente vulnerables al acoso escolar y deberíamos estar aún más atentos y actuar ante cualquier signo de alarma.
Recuerda siempre que no solo tienes el derecho de ser un individuo, tienes la obligación de serlo. –Eleanor Roosevelt
viernes, 7 de octubre de 2016
El médico en la casa. DOLOR DE GARGANTA.
Nos referimos, habitualmente, al dolor de garganta cuando tenemos sensación de dolor al tragar incluso la saliva. La garganta también se puede sentir seca y áspera. El dolor de garganta es un síntoma frecuente del resfriado común o de otras infecciones agudas de las vías respiratorias.
¿Cuál es la causa del dolor de garganta?
La mayoría de los dolores de garganta son provocados por virus, siendo los más frecuentes los virus que provocan resfriados o el de la influenza, también pueden dar dolor de garganta las bacterias sobre todo las infecciones por estreptococos que producen las amigdalitis.
Otras causas de dolor de garganta
son: las alergias, aire seco, contaminación (sustancias químicas o
irritantes que se encuentran en el aire), fumar o exposición al humo de
forma pasiva, esfuerzos excesivos de la voz, cuando se habla en lugares
donde haya ruido o ante público.
Otros síntomas que pueden acompañar al dolor de gargantaPuede que el dolor de garganta sea un síntoma más dentro de un grupo más amplio de síntomas como pueden ser estornudos, tos , mucosidad nasal, lagrimeo, dolores de cabeza, dolores musculares y febrícula ( hasta 38,5ºC ó 102ºF); en este caso el dolor de garganta es uno de los primeros síntomas que preceden al cuadro catarral, o gripe por ejemplo, ya que es la garganta la puerta de entrada de este tipo de infecciones.
Enfermedades más comunes que cursan con dolor de garganta.
Las enfermedades más comunes que se cursan con dolor de garganta son la faringitis , cuyo nombre indica que hay una inflamación en la faringe y la amigdalitis que nos indica inflamación de las amigdalas
Las faringitis, en general se refieren a la inflamación y enrojecimiento de la faringe y este proceso es generado al 50% entre virus y bacterias
Entre los principales virus que generan las faringitis podemos destacar el virus de la influenza, parainfluenza, adenovirus, virus cosackie y rinovirus.
Entre las bacterias las principales causas son el estreptococo betahemolítico, estreptococo pneuomoniae, haemophilus influenzae y estafilococo aureus.
Las amigdalitis, se refieren en general a la inflamación de las amigdalas palatinas, normalmente cuando padecemos de amigdalitis, también conocidas por anginas, estas amígdalas están inflamadas la dos a la vez aunque no presenten las dos exactamente el mismo aspecto. Existen cuatro tipos de angias:
1.- Rojas o víricas, producidas por virus diversos ya anteriorente mencionados
2.- Eritemo-pultaceas. Rojas pero con secreción blanquecina o placas blancas producidas habitualmente por bacterias
3.- Pseudomembranosas como en el caso de la difteria
4.- Ulcerosas : puede ser la ulceración superficial (herpes, pénfigo, aftosa) o ulceración profunda que son más graves y que se refieren a la angina de Paul Vincent, escorbuto, causa hematológica, mononucleosis infecciosa, o agranulocitosis
Medidas preventivas:
1.- Lavado frecuentes de manos con jabón
2.- No toser cerca de otras personas
3.- Se pueden hacer gárgaras con agua y un poco de sal ( una cucharilla de azúcar por vaso de 250 cc de agua)
4.- Aplicación calor local suave en el cuello
5.- Mantener el ambiente libre de humos fundamentalmente de tabaco
6.- Humidificar la habitación
No utilizar :
Los antibióticos no se deben de utilizar en ningún momento salvo por prescripción del médico ya que muchas de las causas de dolor de garganta son víricas y no tienen efectos positivos los antibióticos sobre ellos.
Los fármacos utilizables para el dolor de garganta habitualmente son el paracetamol e ibuprofeno pero confirme antes con un médico si puede utilizarlos ya sea debido por alergias a medicamentos que pueda tener, otras medicaciones que esté tomando que lo impidan o situaciones como embarazo, lactancia, edad del paciente, etc.
jueves, 6 de octubre de 2016
Vida y Salud. Cómo evitar la vaginosis bacteriana
https://www.vidaysalud.com/diario/mujeres/como-evitar-la-vaginosis-bacteriana/?utm_source=rss&utm_medium=rss&utm_campaign=como-evitar-la-vaginosis-bacteriana
La vaginosis bacteriana es una infección común que afecta a las mujeres entre los 15 y los 44 años de edad. No se conocen bien sus causas, pero se sabe que está relacionada con un desequilibro entre las bacterias buenas y las malas que normalmente habitan en la vagina de la mujer. Aquí te recuerdo de qué se trata y qué puedes hacer para evitarla.
La vaginosis bacteriana es una infección en la vagina, que no es una enfermedad de transmisión sexual (ETS) pero sí puede hacer posible que el contagio de una infección de este tipo sea más fácil. La vaginosis bacteriana puede no dar síntomas en muchas mujeres, pero cuando existen, estos incluyen:
Aunque es molesta, la vaginosis bacteriana puede desaparecer por sí sola en pocos días. Pero de la misma manera, puede permanecer y causar otros problemas como mayor probabilidad de contraer VIH, gonorrea, clamidia, enfermedad inflamatoria pélvica (EIP) y en caso de estar embarazada, aumentar el riesgo de tener un bebé prematuro.
Por eso, es muy importante que si sospechas que podrías tener vaginosis bacteriana, acudas con tu ginecólogo para lo descarte o establezca el diagnóstico y te de tratamiento que consiste en medicamentos (por lo general, antibióticos).
Pero si te preguntas cómo puedes hacer para disminuir tu riesgo de desarrollar vaginosis bacteriana, hay cuatro pasos que puedes tomar para ello:
La vaginosis bacteriana es una infección común que afecta a las mujeres entre los 15 y los 44 años de edad. No se conocen bien sus causas, pero se sabe que está relacionada con un desequilibro entre las bacterias buenas y las malas que normalmente habitan en la vagina de la mujer. Aquí te recuerdo de qué se trata y qué puedes hacer para evitarla.
La vaginosis bacteriana es una infección en la vagina, que no es una enfermedad de transmisión sexual (ETS) pero sí puede hacer posible que el contagio de una infección de este tipo sea más fácil. La vaginosis bacteriana puede no dar síntomas en muchas mujeres, pero cuando existen, estos incluyen:
- Flujo o secreción vaginal blanca, gris o sin color,
- Flujo o secreción vaginal de olor fuerte, similar al pescado que se acentúa luego de tener sexo
- Secreción vaginal delgada (no espesa)
- Dolor al orinar
- Picazón y dolor en la vagina
Aunque es molesta, la vaginosis bacteriana puede desaparecer por sí sola en pocos días. Pero de la misma manera, puede permanecer y causar otros problemas como mayor probabilidad de contraer VIH, gonorrea, clamidia, enfermedad inflamatoria pélvica (EIP) y en caso de estar embarazada, aumentar el riesgo de tener un bebé prematuro.
Por eso, es muy importante que si sospechas que podrías tener vaginosis bacteriana, acudas con tu ginecólogo para lo descarte o establezca el diagnóstico y te de tratamiento que consiste en medicamentos (por lo general, antibióticos).
Pero si te preguntas cómo puedes hacer para disminuir tu riesgo de desarrollar vaginosis bacteriana, hay cuatro pasos que puedes tomar para ello:
- No tener más de un compañero sexual
- Protegerte cuando estás con un nuevo compañero sexual
- No fumar
- Evitar las duchas vaginales
- No tener relaciones sexuales
miércoles, 5 de octubre de 2016
martes, 4 de octubre de 2016
lunes, 3 de octubre de 2016
Medicadoo.es. ¿Qué son los excipientes? Los hay buenos y malos? Para que sirven?
Ay los genéricos!!!… pocas cosas inquietan más a los pacientes… y
mira que lo explicamos, pues nada… si es que hay mucho de leyenda
urbana.
Pero bueno, ultimamente he notado que la inquietud se esta polarizando al tema de los excipientes, que es donde el paciente cree que esta el misterio. Así que como en medicadoo tenemos esta vocación de servicio público que no se la salta un galgo… vamos a ocuparnos de este bonito tema… los excipientes.
Pero no vamos a empezar hablando de los excipientes, sino del origen de toda esta polémica… el medicamento genérico, y como no, lo definimos… Un medicamento genérico es un medicamento con la misma composición cualitativa y cuantitativa en principios activos y además la misma forma farmacéutica que el medicamento de referencia. Y cuya bioequivalencia con el de referencia debe haber sido demostrada por estudios adecuados de Biodisponibilidad.
Por lo tanto debe quedarnos claro lo de “misma composición cualitativa y cuantitativa en principios activos”, que quiere decir, que lleva el mismo principio activo y en la misma cantidad. Y lo más importante… esto no lo decimos nosotros sino la Ley 29/2006 de Garantías y Uso Racional de Medicamentos y Productos Sanitarios.
Entonces, ¿Cuál es la diferencia entre un medicamento de marca de un genérico? Las únicas diferencias entre uno y otro son las que se refieren al aspecto del medicamento (el color, el tamaño…) y a los excipientes que se usen en su formulación…
Empezamos… ¿Qué son los excipientes? Vamos a dar una definición entendible… los excipientes son aquellas sustancias que acompañan al principio activo (que es lo que tiene efecto farmacológico) en la formulación.
¿Para qué sirven? Precisamente para esto… ayudar en su formulación, conservación o en su administración. Y la principal característica de estos excipientes es que carecen de actividad farmacológica… no ejercen ningún tipo de acción ni efecto sobre los síntomas de la enfermedad o del problema que se quiere tratar.
 Conviene aclarar que se trata de una parte muy importante de la
formulación de un medicamento y que todos… medicamentos de marca y
genéricos, cuentan con excipientes en su formulación. Estas son algunas
de las funciones y de los tipos de excipientes que existen:
Conviene aclarar que se trata de una parte muy importante de la
formulación de un medicamento y que todos… medicamentos de marca y
genéricos, cuentan con excipientes en su formulación. Estas son algunas
de las funciones y de los tipos de excipientes que existen:
¿Qué es eso de los excipientes de declaración obligatoria? Como os hemos comentado los excipientes no cuentan con actividad farmacológica y en general se les consideran inertes… si bien es cierto que algunos de estos excipientes pueden originar problemas ¿Cuáles? Pues fundamentalmente de alergias e intolerancias (aunque existen otros)… estos se han agrupado dentro de los llamados excipientes de declaración obligatoria… y los encontraremos en el embalaje exterior del medicamento… vaya, la caja de toda la vida.
Algunos de estos excipientes de declaración obligatoria son los siguientes:
Pero bueno, ultimamente he notado que la inquietud se esta polarizando al tema de los excipientes, que es donde el paciente cree que esta el misterio. Así que como en medicadoo tenemos esta vocación de servicio público que no se la salta un galgo… vamos a ocuparnos de este bonito tema… los excipientes.
Pero no vamos a empezar hablando de los excipientes, sino del origen de toda esta polémica… el medicamento genérico, y como no, lo definimos… Un medicamento genérico es un medicamento con la misma composición cualitativa y cuantitativa en principios activos y además la misma forma farmacéutica que el medicamento de referencia. Y cuya bioequivalencia con el de referencia debe haber sido demostrada por estudios adecuados de Biodisponibilidad.
Por lo tanto debe quedarnos claro lo de “misma composición cualitativa y cuantitativa en principios activos”, que quiere decir, que lleva el mismo principio activo y en la misma cantidad. Y lo más importante… esto no lo decimos nosotros sino la Ley 29/2006 de Garantías y Uso Racional de Medicamentos y Productos Sanitarios.
Entonces, ¿Cuál es la diferencia entre un medicamento de marca de un genérico? Las únicas diferencias entre uno y otro son las que se refieren al aspecto del medicamento (el color, el tamaño…) y a los excipientes que se usen en su formulación…
Empezamos… ¿Qué son los excipientes? Vamos a dar una definición entendible… los excipientes son aquellas sustancias que acompañan al principio activo (que es lo que tiene efecto farmacológico) en la formulación.
¿Para qué sirven? Precisamente para esto… ayudar en su formulación, conservación o en su administración. Y la principal característica de estos excipientes es que carecen de actividad farmacológica… no ejercen ningún tipo de acción ni efecto sobre los síntomas de la enfermedad o del problema que se quiere tratar.

Ya lo sabes… no existen excipientes mejores o peores…
- Disgregantes
- Solubilizantes
- Edulcorantes
- Colorantes
- Saborizantes.
- Recubridores…
¿Qué es eso de los excipientes de declaración obligatoria? Como os hemos comentado los excipientes no cuentan con actividad farmacológica y en general se les consideran inertes… si bien es cierto que algunos de estos excipientes pueden originar problemas ¿Cuáles? Pues fundamentalmente de alergias e intolerancias (aunque existen otros)… estos se han agrupado dentro de los llamados excipientes de declaración obligatoria… y los encontraremos en el embalaje exterior del medicamento… vaya, la caja de toda la vida.
Algunos de estos excipientes de declaración obligatoria son los siguientes:
- Lactosa.
- Almidón de maiz
- Almidón de patata.
- Glucosa
- Sacarosa…
Suscribirse a:
Entradas (Atom)








